血透拔针(透析结束拔针后局部压迫的注意事项)
1.透析结束拔针后局部压迫的注意事项有哪些?
透析结束后要等穿刺针完全拔出后再按压穿刺点,防止针尖对血管壁的切割损伤。
穿刺点止血带的压迫不宜过紧,以不出血且触摸有震颤为宜,压迫至无穿刺点出血,当然,每位患者凝血时间不同,透析时使用抗凝药剂量也不相同,凝血机制差的患者可适当延长时间,但按压时间不宜过长,最终压迫时间应个体化。内瘘侧肢体不建议穿紧身衣物,以免穿刺后压迫时穿脱衣物不当导致局部出血或血肿。
在患者返家的路途中,要注意穿刺点有无肿胀或渗血。对于透析过程中发生低血压的患者,要注意透析后血压状态,加强对内瘘的监测,以免低血压时止血带压迫时间过长导致内瘘闭塞。

2.透析结束拔针后局部压迫的注意事项有哪些?
透析结束后要等穿刺针完全拔出后再按压穿刺点,防止针尖对血管壁的切割损伤。
穿刺点止血带的压迫不宜过紧,以不出血且触摸有震颤为宜,压迫至无穿刺点出血,当然,每位患者凝血时间不同,透析时使用抗凝药剂量也不相同,凝血机制差的患者可适当延长时间,但按压时间不宜过长,最终压迫时间应个体化。内瘘侧肢体不建议穿紧身衣物,以免穿刺后压迫时穿脱衣物不当导致局部出血或血肿。
在患者返家的路途中,要注意穿刺点有无肿胀或渗血。对于透析过程中发生低血压的患者,要注意透析后血压状态,加强对内瘘的监测,以免低血压时止血带压迫时间过长导致内瘘闭塞。
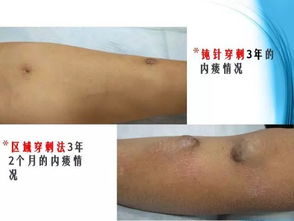
3.血液透析的注意事项是什么
血 液 透 析 注 意 事 项
一、原则:
1、规律足量透析,每周透析时间10小时以上
2、生活规律,情绪稳定,避免劳累
3、科学服药,合理饮食,保持大便通畅
4、重视动静脉内瘘的护理
二、透析前需告知医生一般情况:
1、体重增长情况(透析前后各测1次体重,并排除衣服及其他物品干扰)
2、有无出血迹象
3、透析间期病情变化及用药情况。
三、.透析中如有头晕、乏力、冷汗、头痛、呕吐、怕冷、发抖等不适,及时通知医师,以免延误病情。
四、.穿刺侧肢体避免活动,防止牵拉压迫管路,甚至导致针头滑脱,造成失血、休克等不良后果;注意穿刺处有无疼痛、肿胀、出血等。
五、透析后穿刺部位压迫止血15~20分钟,力度适中,再用弹力绷带包扎2小时,压迫时间酌情增减。
六、透析后穿刺部位保持清洁干燥,不可负重,注意有无出血、肿胀,穿刺点敷料24小时后方可去除并可行热敷,并涂擦喜疗妥药膏促进血管修复。
七、注意身体其他部位有无出血迹象。
八、定期监测血色素、血小板、肝功能,透前、后肾功能、电解质变化等,以作为用药参考,并可评估您的营养状况和透析充分性,调整透析方案,以达到个体化透析的目的。
九、定期复查乙肝二对半、丙肝病毒抗体、艾滋病毒抗体、梅毒螺旋体抗体等,以防交叉感染。
4.做血透的病人要如何保护打针处的皮肤和血管
皮肤护理一般主要着重于清洁,防止各种感染。尽量保持皮肤的干燥,清洁,打针之前最好要清洗手臂穿刺处等等。拔除穿刺针以后要使用无菌的棉球或者纱布按压,如有条件可以使用邦迪,但是不要贴太久,一般第二天早上都可以拿掉(如果没有继续出血的话)。
血管的护理对于血透病人尤为重要,一般血管条件比较好的病人,也就是我们说的血管很粗,很好打针的病人,就需要防止假性动脉瘤的形成(就是血管会鼓很大一个包),要防止假性动脉瘤的形成就在血管处轻轻绑上一个护腕(注意:此操作必须使用于成熟的内瘘血管!一般在使用了6个月-12个月的血管后可以使用护腕)。对于血管条件比较差的病人,要勤使用喜疗妥软膏,对于扩张血管,软化血栓都有一定的疗效。并且要加强对于血管的锻炼,每天要握小球,扩张血管。
希望能帮到你
5.做完血液透析要注意什么
制定维持性血液透析患者的饮食原则 维持性血液透析患者的饮食应提供足够营养(蛋白质、热量及维生素),同时注意预防水钠潴留、高血压、高血钾、高血磷等各种并发症。
2.1.1 补充优质蛋白质 (1)人体有8种必需氨基酸不能体内合成,必须由食物供给。而食物中蛋白质两类:一类是高生物价蛋白质(又称优质蛋白质),能提供最完全的量和比例适当的必需氨基酸,合成人体蛋白质的比例高,产生代谢物少。
类食物有蛋清、牛奶、牛肉、家禽、鱼;另一类是低生物价蛋白质(又称非优质蛋白质),含必需氨基酸少,如米、面、水果、豆类、蔬菜中的植物蛋白质。血透患者选择蛋白质食物时,要求2/3以上为含必需氨基酸多的高生物价蛋白质。
(2)透析早期虽不必采用严格低蛋白饮食,但如果蛋白质摄取量急剧增加,可使残余肾功能进一步降低,蛋白质摄入量应从透析前0.5~1.0g/(kg·d),慢慢增加到1.2~1.5 g/(kg·d)。规律性透析后,每周透析1次的患者,可继续沿用较低蛋白饮食,配合必需氨基酸或α-酮酸,仅在透析当天采用正常或高蛋白饮食。
每周血透2次(10h)的患者,蛋白摄入量应为1.0~1.2g/(kg·d),每周3次(15h)的患者,蛋白摄入量应为1.2~1.5g/(kg·d)。 2.1.2 摄入足够热量 血透患者最适宜的热量供应为125~145kJ/(kg·d)。
透析前,患者由于恶心呕吐,进食量少,往往摄入热量不足,加上长期低蛋白饮食,导致患者消瘦,但常被水钠潴留所掩盖。维持性透析开始后,患者需摄入足够热量,以增加干体重,从而改善机体营养不良状态。
热量主要来源于碳水化合物和脂肪,脂肪的热量是糖类和蛋白质的2倍多,可以选择但应该注意增加不饱和脂肪酸,鼓励患者多用植物油及人造黄油,以降低动脉硬化的可能。 2.1.3 严格控制水的摄入量 维持性透析患者水的摄入量应为前一日尿量加500ml不显性失水。
必须注意水分的来源,除了牛奶、水果、饮料外,食物中也含水分,在实际生活中常很难估计。常用食物大致含水量列表见表1,以供参考。
表1 常用食物大致含水量表(略) 2.1.4 控制含钾食物 血钾过高会引起严重的心脏传导和收缩异常,甚至导致患者死亡。因此透析患者饮食应控制钾的摄入,特别是对少尿或无尿的透析患者,应首先指导患者认识含钾高的食物,如:竹笋、青菜、红萝卜、香菇、菠菜、空心菜、香蕉、芭乐、番茄、柳丁、桃子等,均应少用。
避免摄入咖啡、浓茶、肉汤、鸡精、蜜饯、龙眼干。然后介绍患者如何避免摄入含钾高食物的食用方法:(1)不用菜汤或肉汤拌饭。
(2)蔬菜水煮3min再炒;薯类切片后泡水20min后汁液倒掉不用。(3)不用低钠盐、薄盐酱油、代盐。
(4)超低温冷藏食品比新鲜食品含钾量少1/3。 2.1.5 控制钠的摄入 维持性透析患者食盐过多会导致患者口渴而饮水过多,从而发生高血压或水肿。
维持性透析患者盐的摄入量一般为3~5g/d,无尿患者钠的摄入量应为1~2g/d。应避免高钠食物摄入,如咸菜、咸蛋、酱及各种腌制食品。
2.1.6 控制含磷食物摄入 慢性肾衰患者易产生高磷血症,是引起肾性骨病和继发性甲状旁腺亢进的重要因素,成为慢性透析患者严重合并症。医生建议磷的摄入量为800~1000mg/d。
几乎所有食物均含磷,血透患者应避免摄入含磷高的食物。应首先指导患者认识含磷高的食物:(1)含酵母的食物如养乐多、优酪乳、优格、乳酪、健素糖等,均含磷量高,应避免食用。
(2)豆类如红豆、绿豆、蚕豆,核果类如瓜子、核桃、腰果花生、栗子,磷含量均高,不可食用。(3)米面类要避免全麦面包或糙米。
(4)其他如汽水、蛋黄、内脏也属于含磷高的食物。同时正确指导患者服用降磷药物:磷的结合剂如氢氧化铝片或碳酸钙片,服用时一定要敲碎,然后一口食物一口药配合吃才有降磷的作用。
2.1.7 补充维生素和矿物质 维持性血液透析患者可发生多种维生素和矿物质缺乏,特别是水溶性维生素:维生素B和维生素C。透析患者可适当增加含维生素食物:桔 、青椒,但每天摄入量不超过100mg。
2.1.8 补充钙剂 透析患者因缺少维生素D或对维生素D不敏感,故应多食含钙食品。饮食中补钙要注意限制磷,如熬骨头汤或炖排骨应将其在清水中煮沸3min弃去水后加水熬炖,可除去骨中磷1/3~1/2。
2.2 帮助患者制定饮食方案 针对每位患者的疾病程度、营养状况及透析频率,帮助患者制定适合自己的饮食方案,并加强与患者及家属的沟通与交流,使患者在了解自己病情的同时,理解合理饮食的重要性,取得他们的信任,赢得他们的配合。 2.3 加强心理护理 血透患者常存在焦虑、紧张、悲观、无助等心理,医护人员应多关心体贴他们,多与他们交谈,鼓励其参加社会活动,保持良好的心理状态,以增进食欲,改善生活质量。
2.4 鼓励患者之间沟通与交流 患者之间有共同的体会与感受,容易进行沟通,多创造机会让他们进行交流经验与感受,更有利于饮食方案的顺利实施。
声明:本网站尊重并保护知识产权,根据《信息网络传播权保护条例》,如果我们转载的作品侵犯了您的权利,请在一个月内通知我们,我们会及时删除。
蜀ICP备2020033479号-4 Copyright © 2016 学习鸟. 页面生成时间:3.787秒









